¿Qué son los prolapsos?
Un prolapso es un descenso de la posición o caída de un órgano pelvico como son vejiga, útero, recto y a veces aparato digestivo, en la cavidad pelvica, a través del orificio vaginal o anal. Lo sufren muchas mujeres, la mayoría de las veces sin diagnóstico o sin saber exactamente que les ocurre.
Esto es debido a la relajación de sus medios de fijación, o elementos de sostén pasivos (ligamentos, membrana, fascias) o activos (musculatura de suelo pélvico). Esta alteración en su posición, va a influir entre otras cosas en el funcionamiento de los mismos, dando lugar a ésta disfunción.
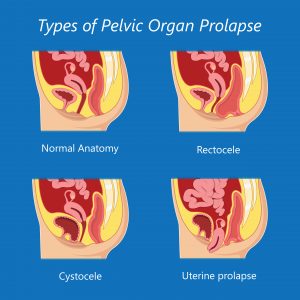
Tipos de prolapso de órganos pélvicos
La clasificación depende del órgano prolapsado y del grado de caída del mismo.
Según el órgano prolapsado
– Uretrocele (descenso de la uretra) o cistocele (descenso de la vejiga).
– Histerocele (descenso del útero) o prolapso cúpula vaginal (del compartimento).
– Rectocele (descenso del recto) o enterocele (descenso del intestino delgado).
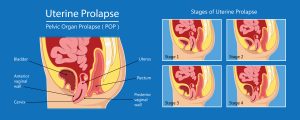
Según la gravedad de la caída se dividen en grados
-Uno: pequeño descenso generalmente asintomático.
-Dos: descenso hasta la entrada de la vagina sin salida hacia el exterior, donde suelen comenzar los síntomas, aunque no los relacionemos con ello.
-Tres: salida al exterior cuando aumentamos la presión intraabdominal.
-Cuatro: se encuentra siempre fuera.
El grado de prolapso lo determina el especialista teniendo en cuenta que dependerá de la posición en la que lo valoremos, de la hora del día, de la actividad de ese mismo día y del estado menstrual en el que nos encontremos.
Factores de riesgo
– Embarazo y parto: si cursa con un aumento importante de peso asociado a un bajo tono abdominal y debilidad del suelo pélvico; y/o un parto traumático con expulsivo con pujos muy hiperpresivos, uso de instrumental, maniobra de kristeller; o apertura vaginal excesiva.
– Sobrepeso y obesidad
– Tos crónica: asma, tabaquismo, bronquitis crónica.
– Aumento de la presión intraabdominal: deportes de impacto como correr o saltar; en la vida diaria realizar mal gesto a la hora de flexionar el tronco, agacharnos o coger peso; deportes hiperpresivos como abdominales convencionales flexionando el tronco (crunch).
– Instrumentos de vientos o cantantes
– Estreñimiento crónico: con maniobras de empuje excesivas y repetidas.
– Condición genética: antecedentes familiares con disfunciones que afecte a los tejidos de sostén
– Déficit estrógenos: Menopausia con la consiguiente disminución en la calidad del tejido por la afectación hormonal; alteraciones ciclo menstrual.
– Cirugía abdominal, histerectomías: los órganos intentan ocupar el espacio que se ha quedado tras la retirada.
Consecuencias y síntomas
No todos los síntomas aparecen a la vez, además algunas mujeres casi no tienen síntomas y otras tienen varios, y ellos no determinan el grado del prolapso. Lo que limite tu calidad de vida determinará la gravedad del prolapso.
Síntomas urinarios
– Incontinencia urinaria de esfuerzo.
– Incontinencia urinaria de urgencia (a veces imperiosidad sin escapes).
– Sensación de vaciado incompleto.
– Poliaquiuria o aumento de la frecuencia con la que vamos a miccionar.
– Infecciones de orina
Síntomas genitales
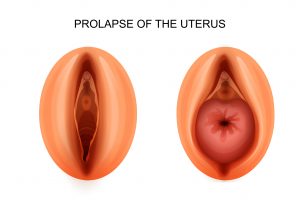 – Sensación de bulto o bola en la vagina. La congestión que sintamos dependerá del dia, de la hora, de la actividad que hayamos tenido y del estado menstrual.
– Sensación de bulto o bola en la vagina. La congestión que sintamos dependerá del dia, de la hora, de la actividad que hayamos tenido y del estado menstrual.
Síntomas sexuales
– Dispareunia o vaginismo.
– Dificultad para llegar el orgasmo.
– Incontinencia urinaria durante las relaciones.
Síntomas intestinales
– Dificultad para evacuar y estreñimiento.
– Maniobra digital: introducir los dedos para poder expulsar las heces.
– Incontinencia fecal.
Síntomas Músculo-esqueléticos
– Dolor lumbar, estabilidad lumbopelvica-
– Dolor en abdomen bajo o en la pelvis.
Tratamiento
Las alternativas de tratamiento que conocemos o nos indican es la cirugía, ya que solemos ser conscientes de ello en grados elevados de disfunción. Sin embargo, con tratamiento conservador (fisioterapia) podemos reducir la totalidad de los síntomas asociados en grado I y II ; y reducirlos o mejorar la calidad de vida en grados III y IV. Por eso, es importante, acudir a una valoración por especialista si encontramos algún síntoma, tenemos factores de riesgo asociados o tenemos dudas.
El tratamiento estará enfocado en mejorar el sostén pasivo (mejorar el tono, elasticidad y fuerza de la musculatura perineal), educar o reeducar para dirigir las presiones abdominales y perineales así como mejorar el sostén activo mediante aprendizaje conductual y motor y en determinadas ocasiones incluso con órtesis como son pesarios que dan un soporte para todo el día o unas horas o actividades concretas para evitar que el prolapso descienda.
https://mubesfisioterapia.com/wp-admin/post.php?post=171&action=elementor
¿Cómo podemos evitarlo?
Con una buena nutrición del tejido conjuntivo que da soporte (que es la mayor parte del suelo pelvico) con gran aporte de agua, alimentación adaptada.
Con buena calidad de sueño y descanso reparador.
Evitando los factores de riesgo: como el estreñimiento; deportes hiperpresivos o de impacto sin valoración del fisioterapeuta o especialista; mover pesos con mala gestión del movimiento o presión y malas posturas.
Con autoconocimiento y autoexploración, informándonos, observándonos enfrente de un espejo.
Y, sobre todo, realizar una valoración como medio de prevención o si presentamos algún síntoma.

