La menopausia se define retrospectivamente como el cese de la menstruación espontánea por 12 meses, que, en la mayoría de las mujeres sucede entre los 49 y los 52 años. Por lo que, según la esperanza de vida, la mujer pasará un 40% de su vida en posmenopausia o climaterio.

La mayoría de las disfunciones sexuales en la menopausia vienen mediadas por la sequedad vaginal (por déficit estrogénico) y la falta de deseo (oscilación de las hormonas entre otros factores).
Además, debido al proceso sistémico de la menopausia, si hay cualquier disfunción abdominal o perineal previa a este periodo, los síntomas de esta pueden ser más pronunciados a partir de ese momento.
¿Qué pasa con nuestro suelo pélvico después de la menopausia?
El suelo pélvico está implicado en la respuesta sexual, (sobre todo el plano muscular superficial), en las sensaciones eróticas, en la lubricación y en las sensaciones físicas del orgasmo, entre otros.
El periné tiene receptores estrogénicos y cuando ellos disminuyen se pueden sufrir algunos déficits que pueden acarrear algunas consecuencias como las descritas en el siguiente cuadro:
Déficits | Consecuencias |
– Disminución de la elasticidad – Puntos gatillo – Combinaciones de hipo-hipertonía – Descenso de la fuerza – Disminución de los reflejos | – Aparición de dolor asociado al coito (dispareunia) superficial – Dispareunia profunda – Anorgasmias – Trastornos de la excitación |
¿Qué interviene en el proceso?

En este proceso se produce un cambio y oscilación en las hormonas predominantes del ciclo menstrual:
- FSH
- LH
- InhibinB
- Oestradiol: estrógenos, el que va a marcar esta transición hacia la menopausia.
Y van a influir varios factores: tabaquismo, enfermedades asociadas, medicamentos, estrés, las relaciones de pareja…
¿Qué efectos va a tener en nuestro organismo?
El descenso de estrógenos va a tener efectos a:
- Nivel cerebral- encefálico: en la producción de LH, FSH, GnRH
- Nivel pélvico- uterino: disminuye la síntesis de estrógenos, no se sintetiza igual la progesterona y el ovario va dejando progresivamente de producir ovocitos.
Para entenderlo, necesitamos saber que prácticamente todas las células de nuestro cuerpo tienen receptores de estrógenos, con características proliferativas (media en la activación de muchas funciones de nuestros organismos), por lo que hay funciones de nuestro cuerpo se van a ver afectadas, no solo a nivel pélvico o genitourinario, sino a nivel sistémico y global.
¿Cuáles son los signos y síntomas?
Tenemos cambios físicos normales por la oscilación de los neurotransmisores: a nivel de piel, pelo, vasomotores y del sueño, metabólicos, óseos, etc.
En esta publicación, abordamos los síntomas genitales. Estos neurotransmisores:
- Modulan el pH de la vagina.
- Modulan el fujo sanguíneo vaginal.
- Se encargan de la renovación de la capa mucosas, calidad y elasticidad del tejido conjuntivo perineal.
- De la respuesta genital a estímulos sexuales.
- Y producen cambios en la lubricación genital.
Es importante reconocer los cambios a corto y a largo plazo y en caso de que persistan conocer las herramientas para poder paliar estos síntomas
¿Qué es el síndrome Genitourinario?
O antes llamado atrofia vaginal, es un síndrome que asocia síntomas que afectan a la salud sexual + síntomas uroginecológicos.
El descenso de síntesis de estrógenos no es solo causado por la menopausia, ni es común a todas las mujeres, el problema es la normalización de estos síntomas debido a la alta prevalencia.
La clínica que puede presentar es variada: paredes vaginales más pálidas y pérdidas de pliegues, pérdida de elasticidad, molestas o dolor en las relaciones, prurito, ardor, sequedad vaginal, disminución de la lubricación, urgencia urinaria, mayor frecuencia urinaria, sangrado postcoital, cambios en el pH vaginal…
Y esto, como consecuencia:
- Produce un condicionamiento de la calidad de vida.
- Descenso de la calidad de las relaciones y la actividad sexual.
Decrece la líbido, déficits en el orgasmo y en las sensaciones eróticas.
¿Cómo lo abordamos desde la Fisioterapia?
Proporcionamos a la mujer información y conocimiento, desde la educación sexual, trabajando el empoderamiento, para que podamos liderar nuestra propia sexualidad, y la sexualidad compartida.
Recomendamos mejorar el estilo de vida, mantener una vida sexual activa (la excitación sexual y el orgasmo aumentan la vascularización de los tejidos y el coito ayuda a renovar la capa basal de la mucosa vaginal); evitar la obesidad; hacer ejercicio y dejar el tabaco.
La primera línea de terapia es el uso de hidratantes vaginales en la vida cotidiana y lubricantes en la actividad sexual, para ello, es importante escoger un buen producto.
El tratamiento con Radiofrecuencia tiene resultados prometedores, mejorando la síntesis de tejido conectivo y mejorando la función, como muestran los primeros estudios.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6372847/
En este post de nuestro blog explicamos en que consiste la radiofrecuencia: https://mubesfisioterapia.com/radiofrecuencia-en-suelo-pelvico/
Entrenando el suelo pélvico, mediante ejercicios de la musculatura perineal y combinarlo con terapia manual como el uso de dilatadores vaginales, esferas vaginales o vibradores, dependiendo de la paciente que tengamos en consulta, con esto conseguimos mejorar la elasticidad de los tejidos, la relajación y la tonificación muscular, disminuyendo la dispareunia (dolor en las relaciones), y con ello aumentando la calidad de vida y la satisfacción con la vida sexual.
El ejercicio físico va a mejorar la respuesta sexual, mejorando la síntesis hormonal y de neurotransmisores y con ello la respuesta fisiológica de la excitación y los índices de deseo sexual.



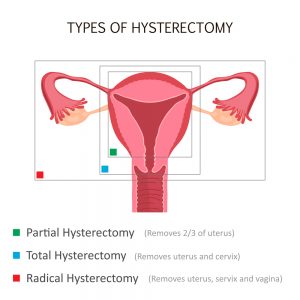
 Si se preserva el cuello uterino, es más probable conservar nuestro sostén visceral, y además si hay preservación neurovascular (inervación y vascularización) conducirá a una mejor respuesta en nuestra función sexual.
Si se preserva el cuello uterino, es más probable conservar nuestro sostén visceral, y además si hay preservación neurovascular (inervación y vascularización) conducirá a una mejor respuesta en nuestra función sexual.