Son muchas las mujeres que se ven frenadas con su práctica deportiva una vez conocen la noticia de que están embarazadas, debido a que se sienten en un abismo de incertidumbre sobre lo que pueden seguir haciendo y lo que no, además de no saber cómo pueden seguir entrenando sin poner en riesgo su salud y la de su bebé.
Durante el embarazo debemos tener en cuenta una serie de adaptaciones y de premisas necesarias que debe cumplnir nuestra programación de entrenamiento para que sigamos realizando ejercicio físico de manera segura tanto para la madre como para el bebé, además de tener claro aquello que no debemos de hacer.
Las guías de recomendaciones de actividad física y ejercicio físico durante el embarazo nos dicen que las mujeres que entrenaban antes del embarazo y que no tienen ninguna contraindicación, deben seguir haciéndolo a intensidad moderada-alta y que las que no lo hacían deben ser motivadas para empezar en esta etapa de su vida.
¿Qué contenidos debemos trabajar en una programación de embarazo?
En tu programa de entrenamiento no deben de faltar los siguientes contenidos en los ejercicios a trabajar:
-Específicos para el trabajo de la musculatura abdomino-pélvica.
-De movilidad para contrarrestar los cambios anatómicos que van apareciendo conforme va avanzando el embarazo y trabajar el rango de movimiento en aquellas articulaciones presentes en el día del parto.
-De fuerza en los que se sigan trabajando los ejercicios que se hacían con anterioridad, adaptando los necesarios, y además añadir ejercicios que trabajen patrones de movimientos útiles para el embarazo y el parto así como aquellos que la futura madre realizará en su día a día una vez haya dado a luz.
–Espiración y meditación para darle espacio a la cavidad torácica, gestionar molestias/dolores que puedan aparecer y visualizar y preparar el momento del parto.
-Ejercicios de cardio, ya sea de manera aislada o bien combinado con el entrenamiento de fuerza.
¿Cómo controlar la intensidad del entrenamiento en el embarazo?
Existen diferentes maneras de controlar la intensidad del entrenamiento durante la sesión y una de ellas es mediante la Escala del Rango del Esfuerzo Percibido (RPE). Si utilizamos la RPE para controlar el esfuerzo de los ejercicios o del entrenamiento debemos movernos entre el 65-80% de la misma, es decir entre una percepción de esfuerzo de actividad moderada y actividad vigorosa, intentando no sobrepasar a muy dura o esfuerzo máximo.
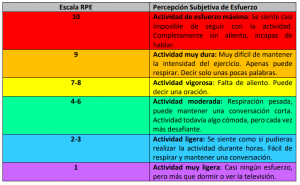
Un truco muy sencillo para controlar la intensidad del esfuerzo es utilizar el Talk Test o Test del habla, que consiste en poder mantener una conversación mientras entrenas tal y como se especifica en la tabla anterior.
Otra de las maneras de medir la intensidad es mediante la Frecuencia Cardíaca (FC), intentando no superar el 80-85% de la Frecuencia Cardíaca de Reserva (FCR). Para ello, lo primero que debemos conocer cuál es nuestra FCR y así después podremos calcular cuál será nuestra Frecuencia Cardíaca de Entrenamiento (FCEntto). Veamos las fórmulas para calcularla:
- Lo primero que tienes que hacer es calcular la FCR con la siguiente fórmula:
FCR = FCM (220-Edad) – FCReposo*
- Una vez la tengas calculada, podrás calcular la FCEntto:
FCEntto = FCRx 0,8 + FCRep
*FCReposo: Toma tu pulso tocando la parte interior de tu muñeca, en el lado del pulgar. Usa las puntas de tus dos primeros dedos (el índice y el medio, no tu pulgar) y presiona ligeramente sobre la arteria. Cuenta tu pulso durante 60 segundos para determinar la cantidad de latidos por minuto.
¿Qué debo evitar?
Es más sencillo controlar lo que debemos evitar hacer, ya que son menos cosas que las que si podemos hacer:
- Maniobra de valsalva (aguantar el aire durante el esfuerzo).
- Actividades de contacto físico o riesgo de caída.
- Submarinismo.
- Mujeres que vivan a menos de 2500m de altitud deben evitar realizar actividad física a gran altitud (>2500m).
- Ejercicio físico con calor excesivo o en un ambiente muy húmedo.
- Abdominales clásicos (tipo crunch).
- Ejercicios isométricos.
- Posturas invertidas o en decúbito supino mantenidas en el tiempo.
- Ejercicios de impacto.
Por muy entrenada que estés previamente, existen ejercicios frecuentes en el entrenamiento de alta intensidad que están contraindicados desde el principio del embarazo, por eso es importante consultar al respecto a un entrenador/a especialista. En MuBes contamos con entrenadoras especialistas en entrenamiento durante el embarazo y el posparto que te pueden ayudar a adaptar tus entrenamientos y seguir entrenando de manera intensa y segura https://mubesfisioterapia.com/entrenamiento-personal-2/
Señales de alarma durante la práctica de ejercicio
Si durante la práctica de cualquier actividad o práctica deportiva experimentas alguna de las siguientes señales de alarma, debes pausar o parar dicha práctica, y si la sintomatología no remite, es aconsejable que acudas a tu médico de confianza:
- Sangrado vaginal
- Dolor abdominal
- Contracciones dolorosas regulares
- Fuga de líquido amniótico
- Disnea antes del esfuerzo (falta de aire)
- Mareos
- Dolor de cabeza
- Dolor en el pecho
- Debilidad muscular que afecta al equilibrio
- Dolor o hinchazón en la pantorrilla
Antes de continuar con tu práctica deportiva habitual previa a este momento de tu vida, debes comunicárselo a tu ginecólogo/a para que te informe sobre si existe alguna contraindicación que no te permita continuar entrenando y de no ser así te dé el visto bueno y su aprobación. Si quieres conocer cuáles son estas contraindicaciones visita la siguiente entrada de nuestro blog donde las especificamos: https://mubesfisioterapia.com/ejercicio-fisico-y-actividad-fisica-durante-el-embarazo-que-puedo-hacer/



 Todo nuestro tubo digestivo desde boca hasta ano, incluyendo vagina y piel, está habitado por un ecosistema de diferentes géneros de hongos, bacterias y otros. Conviven con nosotras y es lo que llamamos microbiota y micobiota. La Cándida Albicans es el hongo más frecuente en la microbiota intestinal, vaginal y de la piel.
Todo nuestro tubo digestivo desde boca hasta ano, incluyendo vagina y piel, está habitado por un ecosistema de diferentes géneros de hongos, bacterias y otros. Conviven con nosotras y es lo que llamamos microbiota y micobiota. La Cándida Albicans es el hongo más frecuente en la microbiota intestinal, vaginal y de la piel. A nivel vaginal, el microbioma vaginal debe estar formado por abundancia de diferentes Lactobacillus. Los Lactobacillus son bacterias que generan un ambiente ácido mediante la producción de ácido láctico y peróxido de hidrógeno, protegiéndonos con estas sustancias de infecciones. De manera que, si tenemos disbiosis con disminución de Lactobacillus, se crea un ambiente perfecto para que la Cándida crezca, se vuelva patógena y, finalmente las candidiasis de repetición ocurran.
A nivel vaginal, el microbioma vaginal debe estar formado por abundancia de diferentes Lactobacillus. Los Lactobacillus son bacterias que generan un ambiente ácido mediante la producción de ácido láctico y peróxido de hidrógeno, protegiéndonos con estas sustancias de infecciones. De manera que, si tenemos disbiosis con disminución de Lactobacillus, se crea un ambiente perfecto para que la Cándida crezca, se vuelva patógena y, finalmente las candidiasis de repetición ocurran.


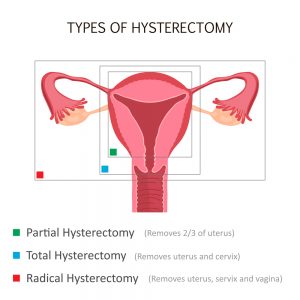
 Si se preserva el cuello uterino, es más probable conservar nuestro sostén visceral, y además si hay preservación neurovascular (inervación y vascularización) conducirá a una mejor respuesta en nuestra función sexual.
Si se preserva el cuello uterino, es más probable conservar nuestro sostén visceral, y además si hay preservación neurovascular (inervación y vascularización) conducirá a una mejor respuesta en nuestra función sexual.