El suelo pélvico debería tener una especial importancia en la vida de cualquier mujer, por lo que se hace imprescindible que lo conozcas y lo cuides.
El mejor cuidado comienza con buena prevención, y lo ideal sería aprender a hacerlo desde niñas para evitar problemas que puedan mermar posteriormente nuestra calidad de vida.

Pero … ¿Qué funciones tiene el suelo pélvico? ¿Qué factores de riesgo existen? ¿Cómo podemos hacerlo? ¿Qué debemos tener en cuenta? ¿Qué nos perjudica? ¿Y con el deporte? ¿Qué es recomendable practicar?
Te respondemos todas estas cuestiones a continuación…
Nuestro suelo pélvico, por suerte cada vez más conocido, comprende todo la musculatura, fascias y ligamentos que tapizan en la parte inferior nuestra pelvis; limitado a nivel óseo entre los dos isquiones, pubis y coxis.
Debe ser fuerte, flexible y dinámico, con capacidad de adaptarse a los esfuerzos.
Trabaja en coordinación con musculatura abdominal, diafragma y multífidos (musculatura profunda de la espalda), y el estado, tensión o debilidad de alguno de ellos afecta al resto.
¿Qué funciones tiene el suelo pélvico?
-Continencia urinaria, gases y fecal
-Sostén de los órganos pélvicos : evitar prolapsos (descensos) de órganos como vejiga, útero y recto.
-Sexual :
-Reproductiva: parto
-Placer
-Control sangrado menstrual.
¿Qué factores de riesgo existen en los cuales podemos actuar?
-Obesidad : Disminuir el peso evita la sobrecarga muscular del suelo pélvico. Estos depósitos internos de grasa, así como un abdomen prominente, son factores de presión sobre nuestro periné que tendrá que hacer un mayor esfuerzo por contrarrestar esa fuerza que actúa sobre él.
-Estreñimiento : Evitar postergar el momento de ir al baño cuando tienes ganas, ya que esto hace que las heces se resequen y cueste más trabajo expulsarlas.
-Tabaquismo: Principalmente por cuatro motivos:
.-El consumo de tabaco produce una mala oxigenación de los tejidos que producen deshidratación y oxidación celular, que van a causar la destrucción de fibras de colágeno y elastina, lo que altera esta musculatura y provoca su debilitamiento.
.-La nicotina es un estimulante del detrusor (músculo de la vejiga) puede generar contracciones excesivas que conlleven la aparición repentina y frecuente de ganas de orinar (vejiga hiperactiva).
.-El tabaquismo suele derivar en tos repetitiva y crónica. Cuando tosemos realizamos un aumento de la presión abdominal sobre el suelo pélvico que provoca el descenso de la vejiga y la uretra.
.-Las sustancias tóxicas del tabaco, pueden provocar que disminuya el nivel de estrógenos en nuestro organismo, llegando incluso a provocar menopausia precoz.
-Sedentarismo: La atrofia muscular general actúa indirectamente debilitando a los músculos del suelo pélvico, abdomen, posturales etc
-Practicar deporte de impacto o tocar un instrumento de viento si no tienes un abdomen y suelo pélvico competentes capaces de responder a las necesidades durante estas presiones.
-Embarazo: Por la sobrecarga perineal, diástasis abdominal, hiperlordosis lumbar y las alteraciones diafragmáticas.
-Parto: Sobre todo los instrumentalizados, expulsivos demasiado largos, pujos en apnea, episiotomías o desgarros, así como las cesáreas.
-Posparto: Concretamente realizar esfuerzos cuando nuestros tejidos están débiles y elongados aún tras el mejor de los partos.
No obstante, los últimos 3 apartados dan para hacer una entrada al blog sobre cada uno de ellos.
Por otra parte, existen factores de riesgo como la edad, y con ella la menopausia, las alteraciones hormonales y la pérdida de calidad del colágeno que afectan a la capacidad de sostén, continencia y lubricación de nuestro suelo pélvico. Para lo cual, tenemos que prever y llegar a este punto en las mejores condiciones posibles para disminuir sus posibles efectos adversos.
Conócete…
Te animo a que pongas un espejo y mires tu vulva, mires y conozcas su estado habitual, su color, su normalidad, explora el interior de la vagina, palpa sus pliegues y texturas introduciendo un dedo en una posición cómoda; pierde el miedo, deberíamos conocer nuestros genitales tan bien como cualquier otra parte de nuestro cuerpo.
¿Qué debemos tener en cuenta para no dañar nuestro suelo pélvico?
-Cuidar la postura correcta, sentarse de forma adecuada, te ayudará a tonificar tus músculos posturales, tan importantes para prevenir disfunciones perineales y asegurar una correcta distribución de las presiones.
-Beber suficiente agua y comer fibra para evitar el estreñimiento y sus consecuencias.
-Evitar aguantar las ganas de orinar, lo normal es una mujer no embarazada es una frecuencia de cada 2h30 min -3h.
-Nunca cortar el chorro de orina durante la micción.
-No empujar al orinar, relajar el suelo pélvico y dejar que se vacíe sola.
–Evitar prendas muy ajustadas a la cintura, tipo corsé o pantalones de talle muy alto que puedan generar una presión descendente de las vísceras hacia nuestro suelo pélvico.
–Rehuir de usar tacones altos a diario, por las alteraciones en la postura que nos provocan. Debido al cambio en nuestro centro de gravedad; desembocando en una inclinación pélvica, exceso de curvatura lumbar, y cambios en la gestión de las presiones intraabdominales que afectarán a la musculatura lumbar, abdominal y del suelo pélvico, pudiendo ser un factor de riesgo para prolapsos e incontinencias.
-Evitar la cafeína, la teína, el alcohol y las bebidas excitantes si padeces de urgencia o incontinencia ya que irritan y estimulan el músculo de la vejiga a contraerse frecuentemente.
-Orinar y lavarnos después de tener relaciones sexuales ayuda a evitar infecciones.
-Los orgasmos mejoran la vascularización, la lubricación vaginal y el tono muscular.
Cuidados de la vulva
-Usar ropa interior de algodón y dormir sin ella al menos una noche por semana.
-Cuidar la piel de la vulva con aceites ricos en vitamina E.
-Evitar el uso de compresas y salvaslip a diario, si es necesario cambiarse más de ropa interior.
-Huir jabones o duchas vaginales para limpiar la vulva, mejor con agua o con un jabón específico y no más de una vez al día.
-La depilación integral no es más higiénica que el vello, ya que éste nos protege frente a infecciones.
-Usar métodos alternativos como la copa menstrual, bragas menstruales, compresas de tela etc así te cuidarás tú y contribuirás a no contaminar el medio ambiente con compresas y tampones desechables.
¿Cómo podemos hacerlo?
-Usar hidratantes vaginales en periodos de sequedad vaginal.
-Masaje perineal durante el embarazo.
-Reeducación abdomino-pelvi-perineal tras el parto SIEMPRE.
-Knack perineal o bloqueo perineal al esfuerzo: o lo que es lo mismo hacer una contracción previa de suelo pélvico antes de esfuerzos tales como estornudos, tos, coger algo de peso etc.
-No cargar pesos excesivos : Cuando levantas cargas pesadas la presión que se ejerce en tu abdomen empuja hacia abajo las vísceras contra tu suelo pélvico.
-Mantener una postura correcta en el WC : lo ideal son las cuclillas; ya que al flexionar las caderas hasta 35º se consigue una relajación del ligamento puborrectal y, por lo tanto, una posición más fisiológica y relajada del recto. Por ello, deberíamos usar un taburete que nos haga elevar las rodillas. Además, no forzar o empujar con tus abdominales.

-Tras una cirugía pélvica o abdominal revisarte con un fisioterapeuta especialista.
-Ejercitar nuestro suelo pélvico también nos ayuda a prevenir o mejorar disfunciones tales como la incontinencia, aunque para nada debe ser el único tratamiento que hagamos si tenemos ya una patología instaurada, ya que trabaja un pequeño porcentaje de nuestro periné.
-Si notas pérdidas de orina al reírte, estornudar, toser o te dan de repente muchas ganas de orinar y no eres capaz de contener, no es normal, hay que revisar y tratar esos síntomas que normalmente al inicio son leves y con el tiempo y los esfuerzos van aumentando en cantidad y frecuencia ¡¡No te resignes, tienen solución!!
¿Y con el deporte? ¿Qué es recomendable practicar?
-Si tienes pérdidas de orina cuando corres, saltas o practicas algún deporte de impacto, deberías revisarte con un fisioterapeuta especialista ya que algo no va bien y ni siquiera practicando estos ejercicios deberías tener escapes. Podéis planear juntos si durante tu recuperación cambias a un deporte sin impacto o si no es una opción para ti o no es posible, el uso de algún dispositivo tipo pesario para no dañar y evitar prolapsos, pero NO dejes de hacer ejercicio.
 -Para realizar ejercicios de impacto es imprescindible asegurarse de tener un suelo pélvico y abdomen competentes y hacer ejercicios compensatorios.
-Para realizar ejercicios de impacto es imprescindible asegurarse de tener un suelo pélvico y abdomen competentes y hacer ejercicios compensatorios.
-Es fundamental que te detengas si algún ejercicio te resulta incómodo, si notas molestias articulares o musculares o si sientes que se incrementan las pérdidas de orina o aumenta la presión en tu zona perineal.
-Si comienzas ahora a practicar deporte, empieza por entrenar tu suelo pélvico y abdominales profundos. De esta forma contarás con tu propio sistema de protección muscular frente a las presiones que afectan a tu periné y asegúrate de hacerlo con un profesional formado que te adapte los ejercicios y te corrija posturas y ejecuciones.
Asimismo, es importante recordar que no sólo aquellas mujeres que han tenido hijos deben tomar nota de estas recomendaciones y que es tarea de todxs dejar de considerar el suelo pélvico como una zona tabú de nuestro cuerpo y ayudarnos compartiendo información con el objetivo de mejorar nuestra calidad de vida.






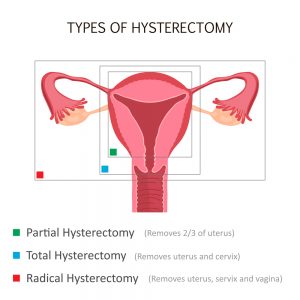
 Si se preserva el cuello uterino, es más probable conservar nuestro sostén visceral, y además si hay preservación neurovascular (inervación y vascularización) conducirá a una mejor respuesta en nuestra función sexual.
Si se preserva el cuello uterino, es más probable conservar nuestro sostén visceral, y además si hay preservación neurovascular (inervación y vascularización) conducirá a una mejor respuesta en nuestra función sexual.


 -Para realizar ejercicios de impacto es imprescindible asegurarse de tener un suelo pélvico y abdomen competentes y hacer ejercicios compensatorios.
-Para realizar ejercicios de impacto es imprescindible asegurarse de tener un suelo pélvico y abdomen competentes y hacer ejercicios compensatorios.